قلب ما موتور حیاتی بدن است که وظیفه پمپاژ خون به تمام اندامها را بر عهده دارد، این عضوحیاتی با کارکرد مداوم خود اکسیژن و مواد مغذی را به سراسر بدن میرساند، اما زمانی که مسیر خونرسانی در رگهای کرونری (عروق اصلی تأمینکننده خون خود قلب) دچار انسداد یاتنگی شود این اختلال میتواند منجر به کاهش عملکرد قلبی و در نهایت خطراتی جدی همچون Myocardial Infarction در کمین خواهد بود، شناخت عالئم گرفتگی عروق از پیشرفت بیماری و خطرات احتمالی بروز سکته قلبی پیشگیری می کند و به عنوان یکی از مهمترین گامهای حفظ سالمت قلب و تضمین طول عمر فعال به حساب می آید، در این مطلب از دانشچی با شما خواهیم تا جواب سوال شما مبنی براینکه “چگونه متوجه گرفتگی عروق قلب شویم؟” را در چندین گام مهم به شما آموزش دهیم، با ما همراه بمانید.
علائم اولیه گرفتگی عروق قلب (آنژین صدری)
در مراحل آغازین انسداد عروق کرونر، تجمع پلاکهای آترواسکلروتیک (تصلب شرایین) ممکن است بدون هیچ نشانه یا علامت بالینی آشکار رخ دهد، بسیاری از پزشکان این مرحله را «بیماری خاموش» می نامند، با گذشت زمان و افزایش شدت انسداد، کاهش جریان خون کافی به عضله قلب (که به آن ایسکمی قلبی گفته میشود) بهتدریج موجب بروز آسیب قلبی و تظاهر چند علامت شاخص میگردد:
آنژین صدری (درد قفسه سینه)
آنژین صدری شایع ترین نشانه بیماری عروق کرونر است و معمولاً به صورت احساس فشار، سنگینی یا درد مبهم در مرکز قفسه سینه (پشت جناغ) بروز می کند، درد معمولاً هنگام فعالیت بدنی، بالا رفتن از پله، انجام ورزش سنگین یا در شرایط استرس شدید روانی ایجاد می شود و با توقف فعالیت یا مصرف نیتروگلیسیرین تسکین مییابد. (این حالت را آنژین پایدار می نامند.)
انتشار درد
درد قلبی غالباً محدود به قفسه سینه نیست و ممکن است به نواحی دیگر بدن انتشار یابد، از جمله موارد مهم این نشانه ها میتوان به موارد زیر اشاره نمود:
- بازوی چپ (شایعترین محل)، یا هر دو بازو
- ناحیه گردن و گلو
- فک پایین (احساس مشابه دنداندرد)<li>ناحیه پشت یا کمر
علائم همراه عمومی
گرفتگی شدید عروق میتواند با نشانههای عمومی زیر همراه شود:
- تنگی نفس (Dyspnea): احساس کمبود هوا، بهویژه هنگام فعالیت
- خستگی زودرس یا بیحالی غیرعادی: کاهش توانایی بدن برای انجام امور روزمره
- تعریق سرد و ناگهانی: اغلب بدون ارتباط با گرمای محیط
- سبکی سر یا سرگیجه: ناشی از کاهش موقت خونرسانی به مغز حین فعالیت
می دانید عوامل خطرساز (ریسک فاکتورها) مشکل قلبی چیست؟
ابتلا به درد قلبی نتیجه یک فرآیند طوالنی مدت است که ترکیبی از زمینه ژنتیکی،ساختار بیولوژیکی بدن و سبک زندگی فرد است، از مهم ترین عواملی که می توانند خطر روندآترواسکلروز (تصلب شرایین) را تسریع دهند میتوان به موارد زیر اشاره نمود:
فشارخون بالا (Hypertension)
فشار بیش از حد بر دیواره عروق باعث آسیب دائمی به سلولهای اندوتلیال شده و ورود کلسترول را به درون جداره رگ ها تسهیل می کند، میانگین فشار خون (Mean P) از رابطه زیر بهدست می آید:
Pmean = (SBP + 2DBP) ÷ 3
که در آن SBP فشار سیستولیک و DBP فشار دیاستولیک است. فشار خون ایدهآل زمانی است که هر دو مقدار در محدوده طبیعی قرار داشته باشند.
دیابت شیرین
قند خون کنترلنشده سبب آسیب به دیواره عروق، افزایش التهاب و تسهیل تجمع چربی در آنها می شود.
اختلال چربی خون (دیسلیپیدمی)
افزایش LDL (کلسترول بد) و کاهش HDL (کلسترول خوب) باعث رسوب چربی اکسیدشده و تشکیل پلاک های آترواسکلروتیک در دیواره عروق می گردد.
سیگار و دخانیات
نیکوتین و سایر مواد شیمیایی موجود در دخانیات موجب انقباض عروق، افزایش تمایل خون به لخته شدن و آسیب مستقیم به اندوتلیوم می شوند.
تغذیه ناسالم
مصرف زیاد چربی های اشباع و ترانس، نمک و قندهای ساده منجر به اختلال در چربی خون و افزایش فشار و التهاب مزمن در بدن می شود.
اضافهوزن و چاقی (بهویژه چاقی شکمی)
چاقی موجب افزایش التهاب سیستمیک، کاهش تحرک و مقاومت به انسولین شده و خطر انسداد عروق را دوچندان می کند.
استرس مزمن
ترشح مداوم هورمونهای استرس مانند کورتیزول منجر به افزایش فشار خون، التهاب و اختلال عملکرد اندوتلیوم می گردد.
سابقه خانوادگی
وجود سابقه بیماری قلبی زودرس در بستگان درجه یک ــ قبل از ۵۵ سالگی در مردان و قبل از ۶۵ سالگی در زنان ــ یک عامل غیرقابل کنترل برای بروز بیماریهای کرونری است.
تشخیص گرفتگی عروق قلبی به زبان ساده و قابل فهم
تشخیص گرفتگی عروق قلبی نیازمند یک رویکرد چند مرحلهای است که با ارزیابی دقیق پزشک آغاز می شود، هدف از تشخیص دقیق گرفتگی عروق تعیین میزان تنگی میزان خونرسانی محدود شده و ارزیابی عملکرد کلی قلب است، برخی از روش های رایج تشخیصی گرفتگی عروق قلبی شامل موارد زیر میشود:
1. شرح حال و معاینه فیزیکی
پزشک ابتدا با پرسش درباره نوع درد، زمان بروز، عوامل تشدیدکننده و سوابق بیماری های زمینهای مانند دیابت و فشار خون، ارزیابی را آغاز می کند، در معاینه فیزیکی، فشار خون، نبض ها و وضعیت ریهها از نظر نشانههای نارسایی قلبی بررسی می شوند.
۲. نوار قلب (Electrocardiogram – ECG یا EKG)
این روش غیرتهاجمی فعالیت الکتریکی قلب را در حالت استراحت ثبت می کند، تغییرات در قطعه ST یا موج T ممکن است نشان دهنده ایسکمی (کمخونی موضعی عضله قلب) یا سکته قلبی پیشین باشد.
۳. اکوکاردیوگرافی (Echocardiogram)
با استفاده از امواج صوتی، تصاویر زنده و متحرکی از قلب ایجاد می شود، این روش عملکرد دریچه ها، اندازه حفره های قلب، ضخامت دیواره ها و قدرت انقباض عضله قلب را نشان می دهد.
۴. تست ورزش (Stress Test)
بیمار روی تردمیل یا دوچرخه ثابت تحت نظارت مداوم نوار قلب و فشار خون فعالیت می کند، در صورت تنگی عروق، قلب هنگام افزایش نیاز به اکسیژن دچار درد یا تغییرات الکتریکی میشود، برای بیمارانی که قادر به ورزش نیستند، داروهایی مانند دوپامین جهت شبیهسازی اثر ورزش بهکار می روند.
۵. تستهای استرس پیشرفته (استرس اکو یا اسکن هستهای)
این آزمون با ترکیب فعالیت فیزیکی یا دارویی با تصویربرداری سونوگرافی یا پزشکی هسته ای انجام میشود و محل دقیق نواحی با خونرسانی ضعیف را مشخص میکند.
۶. آنژیوگرافی کرونری (Coronary Angiography)
آنژیوگرافی کرونری به عنوان روش طلایی تشخیص شناخته می شود، در این روش کاتتر از طریق شریان ران یا مچ دست تا سرخرگ های کرونری هدایت شده و ماده حاجب تزریق می گردد، سپس با تصویربرداری اشعه ایکس، محل و شدت انسداد رگها بهطور دقیق تعیین می شود.
Coronary artery disease develops when the major blood vessels that supply your heart become damaged or diseased. Cholesterol-containing deposits (plaques) are usually to blame for this narrowing
بیماری عروق کرونر هنگامی ایجاد میشود که رگهای اصلی تغذیهکننده قلب دچار آسیب یا تنگی شوند. معمولاً تجمع رسوبات کلسترولی (پلاکها) عامل اصلی این انسدادها است
تفاوت درد قلبی با سایر دردهای سینه و تنفسی چیست؟
درد قفسه سینه یکی از شایعترین دلایل مراجعه بیماران به اورژانس بیمارستان ها است، تشخیص افتراقی بین دردقلبی (ایسکمیک) و دردهای غیرقلبی (مانند درد عضلانی، ریفالکس معده، یا اضطراب) بسیارحیاتی و تخصصی است که میتواند واقعا رند درمان را شکل دهد، ویژگیهای اصلی درد قلبی که آن را از سایر دردها متمایز میکند:
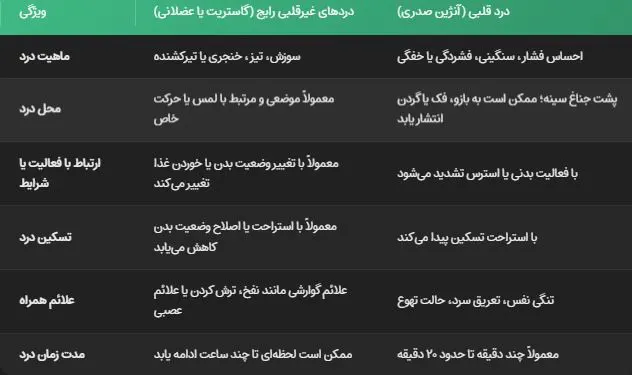
در صورت وجود الگوی درد مرتبط با فعالیت و استراحت، مراجعه سریع به پزشک ضروری است،زیرا تشخیص زودهنگام میتواند از تبدیل آنژین ناپایدار به حمله قلبی جلوگیری کند.
روش های پیشگیری و مدیریت ریسک خطرهای احتمالی
پیشگیری از گرفتگی عروق قلبی بیش از آنکه وابسته به درمان های تهاجمی باشد، تغییرات پایدار در عادات روزمره میتوانند رسوب پلاکت ها را کُند کرده یا حتی بخشی از وضعیت عروق را بهبود بخشند، مهم ترین اصول پیشگیری و مدیریت خطرهای احتمالی از سکته قلبی شامل موارد زیر است:
۱. تغذیه سالم (رژیم DASH یا مدیترانهای)
- افزایش مصرف میوه ها، سبزیجات، غلات کامل و مواد پرفیبر.
- جایگزینی چربی های اشباع و ترانس با چربی های غیراشباع مفید مانند روغن زیتون، آووکادو و ماهی های چرب حاوی امگا۳.
- کاهش مصرف نمک برای کنترل بهتر فشار خون.
۲. کنترل بیماریهای زمینهای
- مدیریت دقیق قند خون در افراد دیابتی.
- کنترل فشار خون با دارو در صورت نیاز (هدف معمول: زیر 130/80 میلیمتر جیوه).
- استفاده از داروهای استاتین طبق دستور پزشک، برای کاهش LDL و پیشگیری از پیشرفت آسیب عروقی.
۳. ترک سیگار و پرهیز از دخانیات
قطع مصرف دخانیات از مهمترین اقدامات برای بهبود عملکرد عروق و کاهش خطر سکته قلبی است.
۴. ورزش منظم
فعالیت های هوازی مانند پیادهروی تند، شنا یا دوچرخهسواری به مدت حداقل ۱۵۰ دقیقه در هفته با شدت متوسط توصیه می شود، ورزش منظم به بهبود گردش خون، کنترل وزن و کاهش استرس کمک شایانی می کند.
۵. حفظ وزن سالم
نگه داشتن شاخص توده بدنی (BMI) در محدوده ۱۸٫۵ تا ۲۴٫۹ کیلوگرم بر متر مربع باعث کاهش فشار بر سیستم قلبیعروقی و افزایش طول عمر می شود.
۶. مدیریت استرس
استفاده از روش های آرامسازی اعصاب مانند: مدیتیشن یا فعالیت های لذت بخش برای کاهش سطح هورمون های استرس ضروری است.
مراقبت تخصصی در صورت تشخیص و مسیر درمان
اگر آزمایش ها نشان دهنده تنگی عروق کرونری باشند، شدت بیماری تعیین کننده پروتکل درمانی خواهد بود، رویکردهای درمانی شامل سه دسته اصلی هستند که به شرح زیر است:
۱. درمان دارویی (Medical Management)
در موارد تنگی خفیف تا متوسط و همچنین به عنوان درمان نگهدارنده پس از مداخلات دارودرمانی نقش اصلی را دارد، هدف این درمان پیشگیری از تشکیل لخته جدید کاهش فشار و بار قلب و بهبود جریان خون است. داروهای رایج شامل موارد زیر میشوند:
- ضدپلاکتها (مانند آسپرین): جلوگیری از چسبندگی پلاکت ها و تشکیل لخته روی پلاک ها.
- بتابلاکرها: کاهش ضربان قلب و فشار خون، کاهش نیاز عضله قلب به اکسیژن.
- نیتراتها: گشادکننده عروق کرونری برای کاهش درد آنژین.
- استاتینها: کاهش کلسترول LDL و کند کردن روند پیشرفت آسیب عروقی.
مداخلات کمتهاجمی (Percutaneous Coronary Intervention – PCI)
این روش شامل آنژیوپلاستی و استنت گذاری است و معمولاً برای تنگی شدید در یک یا دو رگ استفاده می شود، در آنژیوپلاستی یک بالون کوچک در محل تنگی باد می شود تا مسیر رگ باز گردد، سپس یک استنت (لوله فلزی مشبک) در همان محل قرار داده می شود تا از بسته شدن مجدد رگ جلوگیری شود، بیمار معمولاً پس از انجام این مداخله، به بستری کوتاهمدت نیاز دارد.
۳. جراحی بایپس عروق کرونر (Coronary Artery Bypass Grafting – CABG)
این جراحی زمانی توصیه می شود که انسدادها در چند رگ اصلی یا تنه چپ عروق کرونر وجود داشته باشند، در این عمل یک رگ سالم از پا، قفسه سینه یا دست برداشته می شود و به عنوان مسیر جایگزین (بایپس) برای عبور خون از ناحیه مسدود شده عمل می کند تا جریان خون مجدداً برقرار شود.
۴. پیگیری و مراقبت پس از درمان
پس از اجرای هر روش، مشاوره مداوم با متخصص قلب و پایش روزانه پارامترهای حیاتی از جمله فشار خون، نبض و علائم بالینی اهمیت زیادی دارد، در مواردی که مراجعه حضوری به کلینیک دشوار است (مانند بیماران مسن یا مبتلایان به محدودیت حرکتی)، ویزیت متخصص قلب در منزل میتواند روش ایمن و کارآمدی برای پایش، تنظیم دوز داروها و بررسی وضعیت عمومی بیمار باشد.
 دانشچی پورتال جامع تحقیق و مقاله، مطالب علمی و هنری ، وبگردی و…
دانشچی پورتال جامع تحقیق و مقاله، مطالب علمی و هنری ، وبگردی و…
